嘉峪检测网 2025-06-19 08:17
导读:本文总结了口服多肽和蛋白药物吸收障碍和开发策略。
目前,大多数多肽和蛋白治疗药物(PP)的给药方式仍局限于静脉或皮下注射。然而,注射给药对患者来说是一种负担,其侵入性可能导致免疫反应风险以及患者依从性差等问题。尤其对于慢性治疗,注射给药往往导致患者依从性较低。因此,寻找一种替代的、非侵入性的多肽和蛋白治疗药物给药方式,已成为生物制药研究的重点。
口服给药是药物给药方式中最受青睐且最便捷的一种,与注射剂相比,具有更高的患者依从性、更低的免疫原性风险以及更低的生产成本。不过,口服给药常受限于其固有的生物药剂学限制,如在肠道环境中溶解度有限、半衰期短、分子量大、亲水性强、易被酶降解、难以透过肠道上皮细胞以及在胃肠道(GI)中稳定性差等,最终导致多肽和蛋白治疗药物口服生物利用度较低。各种口服PP递送系统的进步为PP药物经口给药提供了可能。这些系统通常与功能性辅料相结合,包括pH调节剂、酶抑制剂、吸收促进剂、细胞穿透肽、疏水离子对(HIP)和黏附聚合物等。各种药物递送系统(DDS),如微乳、自乳化DDS(SEDDS)、脂质体、固体脂质纳米粒(SLNs)、纳米结构脂质载体(NLCs)、脂质-聚合物杂化系统(LPHs)、水凝胶以及其他智能可摄入医疗设备,在克服PP递送障碍方面显示出令人鼓舞的结果。这些策略能够延长药物在体内的停留时间、提高靶向特异性和控制释放动力学,从而显著提高PP的口服生物利用度。
本文做下具体介绍。
1.PP药物口服递送的挑战
PP治疗药物通常被归类为生物药剂学分类系统(BCS)的Ⅲ类(低渗透性、高溶解度)或Ⅳ类(低渗透性、低溶解度),口服生物利用度通常低于1%,有时甚至低于0.1%。PP通过胃肠道吸收的主要障碍包括化学因素、酶解因素以及与胃黏膜和肠上皮层相关的渗透因素。
1.1 物理化学特性
PP分子量大、亲水性强、膜渗透性有限以及易被酶降解,给口服递送带来了挑战。另外,有的PP具有复杂的二级、三级和四级结构,它们还可能通过变性、吸附、聚集、氧化和水解等机制,在制造或储存过程中与各种环境相互作用而失去生物活性。pH值、温度、搅拌、离子强度以及金属离子或表面活性剂的存在也会显著影响其稳定性。
PP的高分子量和大尺寸通常会导致膜渗透性差和吸收率低。分子量小于500道尔顿的药物通常可以通过被动扩散通过胃肠黏膜,然而,介于1万至10万道尔顿之间的蛋白质由于尺寸较大,膜穿透能力受限。PP药物的高亲水性(通常log(p)值小于0)显著影响其穿越细胞膜的能力。此外,生物膜的疏水性质和狭窄的细胞旁路空间(3-10 Å)进一步限制了通过细胞旁路的扩散。因此,被动的跨细胞摄取受到显著限制。另外,PP药物携带的表面电荷,也会影响其在胃肠道上皮层的通透性。小分子可以通过浓度梯度被动扩散,但PP则不能,其细胞摄取主要由主动转运或内吞作用而非被动扩散主导。内吞则可能会被溶酶体降解。
除了影响吸收,PP治疗药物的口服给药容易受到各种蛋白酶和物理化学因素的破坏,这些情况在体外生产制造和体内系统暴露过程中都可能发生。而且,这一情况复杂且异质,通常是由脱氨基、异构化或翻译后修饰引起,这些修饰可以改变净电荷并导致酸性和碱性变体的形成。了解PP的物理化学特性对于开发有效的口服制剂至关重要。
1.2 生物屏障
胃肠道pH
PP治疗药物口服给药时面临诸多挑战,主要原因是GI各段的pH值差异可能导致其降解和生物活性降低。在不同的生物环境中,pH梯度会影响口服PP制剂的离子化、化学稳定性和吸收。在胃部(pH 1.0-2.0)的强酸性环境中,PP药物容易发生变性、展开和失活,尤其是在蛋白酶的作用下。随后,pH值在十二指肠(pH 4.0-5.5)、空肠(pH 5.5-7.0)和回肠(pH 7.0-7.5)中逐渐升高。在回肠和结肠(pH 6->8)中,PP的化学降解显著减少。PP在接近其等电点(pI)的狭窄pH范围内才稳定,当pH高于或低于等电点时,PP分别带有负电荷或正电荷,这些电荷使PP更亲水,从而降低其穿越中性细胞膜的能力。
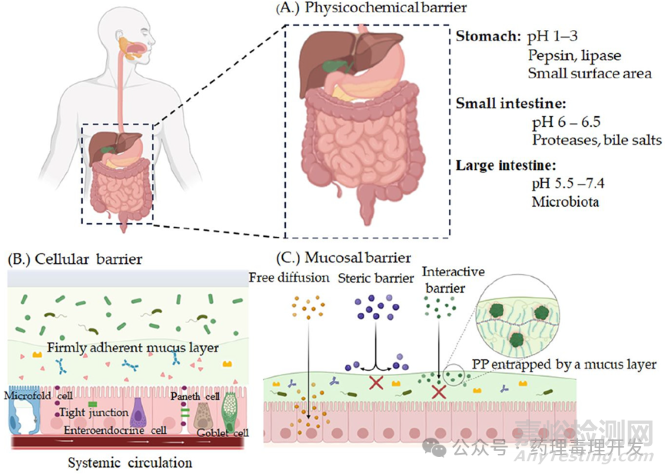
GI中的酶活性高度依赖于pH值。例如,胃中的胃蛋白酶在酸性环境(pH 2-3)中活性最高,可迅速降解某些PP药物,但在pH > 5时失活。相比之下,小肠中的酶(如胰蛋白酶和胃蛋白酶)在较高的pH值下发挥最佳功能。此外,食物的存在、炎症性肠病和GI癌症等病理条件以及个体饮食差异等因素也会改变pH环境,导致PP的稳定性和吸收面临更大的变异性。因此,有效的口服递送系统必须考虑基于pH的因素,以确保PP治疗药物在GI中的保护和稳定性。
酶屏障
胃肠道中最不缺的就是消化酶,而蛋白酶又是多肽和蛋白药物的克星。胃中的胃蛋白酶作为一种广谱内切蛋白酶,能够水解含有芳香族残基(苯丙氨酸、色氨酸和酪氨酸)的蛋白质的肽键,将其分解为更小的肽段。此外,胃肠道上皮细胞边界也构成了酶屏障,存在约15种针对不同大分子的酶。胃肠道中的肽酶会迅速降解PP,导致其在胃中的吸收显著降低。只有在低pH值下稳定且缺乏胃蛋白酶切割位点的PP,才可能维持在胃中的明显吸收。此外,胃中的脂肪酶会催化脂肪、油类和甘油三酯的分解。
小肠中也是一个富含各种酶的环境。胰蛋白酶、α-胰凝乳蛋白酶、弹性蛋白酶、内切蛋白酶以及羧肽酶A和B等丝氨酸蛋白酶会导致大多数PP在此迅速降解。例如,在生理条件下,胰岛素在1小时内几乎被胰蛋白酶、α-胰凝乳蛋白酶和弹性蛋白酶完全降解。
上皮屏障
肠道黏膜是高度血管化的,药物从肠道进入血液循环只需穿过一层上皮细胞。就这么一道屏障恰恰成为了PP药物可望不可及之处。肠道上皮层主要由肠细胞组成,肠细胞之间通过紧密连接分隔,调节分子对肠道上皮层的渗透。药物可以通过以下几种途径从肠腔进入血液:跨细胞途径、细胞旁路途径、内吞/转胞吞作用或载体介导的转运。PP穿过这一细胞层可能受到两方面阻碍:其亲水性使其无法通过细胞的疏水性细胞膜进行跨细胞渗透,而其较大的分子量使其无法利用细胞旁路途径穿过紧密连接的微小间隙。其实,分子量大于1 kDa的药物,其膜渗透性会迅速降低。因此,较大的亲水性PP通常无法通过被动扩散突破上皮屏障。
黏膜屏障
GI存在两层不同的黏液层:紧密黏附层和松散黏附层。紧密黏附层直接与上皮细胞层相邻,由细胞结合的黏蛋白、糖鞘的糖脂和糖蛋白组成。相比之下,松散黏附的黏液层不断动态变化,由持续分泌和从黏膜表面脱落物,形成了一道坚固的凝胶屏障。肠道肠腔的黏液层既是一个物理屏障,也是一个交互屏障,显著阻碍了病原体、毒素和大分子(包括PP)通过黏液层或在黏液层内的渗透。
黏液层是一种黏弹性、类似水凝胶的物质,由覆盖在GI中的杯状细胞分泌,形成一种网状结构。这些坚硬的结构由黏蛋白、离子和糖蛋白组成,排列成密集的三维网络,其厚度和更新速度因解剖位置和病理生理条件而异。它还包含水、碳水化合物、脂质、电解质、免疫球蛋白、抗菌肽、蛋白酶抑制剂、活性蛋白、细菌和其他细胞碎片。黏蛋白是黏液的主要成分,是一类高度糖基化的糖蛋白,具有带电的瓶刷状结构,有助于凝胶的形成。这种屏障通过两种机制限制药物渗透:1)与带负电的黏蛋白纤维结合;2)通过网状结构的物理阻碍。黏液内的各种相互作用,包括离子相互作用、氢键和疏水相互作用,共同构成了PP扩散的主要屏障。PP必须首先穿过厚度为100-200微米的黏液凝胶层,才能到达GI上皮。研究表明,分子量大于6.5 kDa的肽可以少量地穿透这一黏液凝胶层,而分子量大于12.4 kDa的肽的渗透率几乎可以忽略不计。
除以上限制因素外,含有二硫键的PP药物还会受到巯基屏障的影响,从而发生巯基-二硫键反应。巯基主要来源于富含谷胱甘肽、N-乙酰半胱氨酸、同型半胱氨酸、半胱氨酸和γ-谷氨酰半胱氨酸的食物,如蔬菜和水果。这些抗氧化剂可能会使口服PP药物失活。
2. 改善PP药物口服吸收的策略
大多数口服多肽药物的生物利用度极低(通常低于0.1%),即使采用多种策略也难以显著提高。在设计递送系统时,选择高活性多肽是一个关键因素,即使吸收量较少,也能发挥显著的药理作用。例如,口服GLP-1受体激动剂司美格鲁肽(Rybelsus®)的生物利用度约为1%,但由于其高活性,仍能保持临床疗效。
除了活性外,提高生物利用度的其它策略也在开发。其中,提高口服PP的蛋白酶稳定性和膜通透性的策略包括:通过引入非天然氨基酸、环化、D-氨基酸替代、N-酰化、PEG化和糖基化等方法改造氨基酸序列。除了多肽设计,制剂处方优化也在考虑范围之内,例如加入黏附系统、渗透促进剂和肠溶包衣,以保护PP免受胃部降解,并实现针对肠道的靶向递送,从而改善局部吸收或治疗效果。
目前提高PP药物口服吸收的策略主要集中在三个关键领域:稳定性、黏液穿透或黏附以及吸收增强。
2.1 稳定性
pH调节
消化道里面的酶对pH特别敏感,比如胃蛋白酶在pH值升高至>3时,其活性会显著降低。因此,调节pH微环境是保护PP免受降解的路径之一。然而,直接使用pH调节剂并不方便,常用做法是使用肠溶包衣。比如经过肠溶包衣的蛋白质多肽到达肠道,较高的pH值会使包衣溶解并释放药物,避免了被胃蛋白酶的降解。此外,调节肠道pH也被证明可以有效保护蛋白质多肽。例如,一些有机酸(如柠檬酸)已被用作pH降低剂,以抑制肠道酶的活性水平。
酶抑制
蛋白酶抑制剂通过与目标酶的特定位点结合,可逆或不可逆地使酶失活。多种酶抑制剂,包括氨基酸及其衍生物、肽及其衍生物以及多肽蛋白酶抑制剂,已被纳入口服PP药物递送系统。一些化学物质,如胆酸及其衍生物、二异丙基氟磷酸酯、卡莫司他甲磺酸盐和对氨基苯甲酰胺,能够抑制酶活性。然而,由于这些化学物质毒性较高,很少被使用。它们的低分子量意味着它们比PPs更快被吸收,从而导致副作用且失去抑制能力。氨基酸及其修饰物也存在与化学抑制剂类似的问题。肽和修饰肽的酶抑制剂开发是研究的热点。
另外,一些蛋白酶抑制剂的长期使用,可以会代偿性增加蛋白酶分泌,长期可能导致酶缺乏。
肽环化和聚乙二醇化
肽环化是一种用于增强肽类药物稳定性的化学方法,通过去除易受酶降解的暴露的N-末端和C-末端来实现。环化通常通过在肽内不同功能团之间建立化学桥来完成,这些桥包括二硫键、硫代蛋氨酸、二碳桥、肼键或内酰胺键。环化的主要方法有四种:头尾相连(N-末端与C-末端连接)、头与侧链相连、侧链与尾相连以及侧链与侧链相连。这些方法可以固定肽的结构,使其对蛋白酶更具抵抗力,并减少分子间氢键的形成。不过,多肽环化也存在一些局限性,例如合成过程复杂,需要特定的化学桥,且如果破坏了肽的生物活性构象,可能会导致生物活性丧失。
聚乙二醇化(PEG)是通过共价键将PEG连接到肽类药物上的一种修饰方法,主要用于通过产生空间位阻来保护肽免受蛋白酶降解,从而延长其半衰期。这种方法常用于降低肽在血液中的清除率,进而提高其在系统循环中的稳定性。然而,聚乙二醇化也会增加分子量,导致黏度增加、细胞亲和力降低和生物活性受限。此外,PEG可能引入新的副作用。
脂化
脂化是一种用于增强PP稳定性和口服生物利用度的翻译后修饰策略。通过在肽类药物中引入脂质基团,可以在保留其与靶受体结合能力的同时,调节其亲水性、二级结构以及自组装倾向。通过脂化增加亲水性PPs的脂质特性,可以提高其黏膜通透性和代谢稳定性,从而提高其口服生物利用度。脂化方法分为共价脂化和非共价脂化两大类。
共价脂化包括聚乙二醇化、用不同链长的脂肪酸进行酰化以及聚合物偶联等方法,通过共价键将脂溶性分子连接到靶分子上。非共价脂化策略包括可逆的水性脂化、环化、氢键、离子相互作用等。这些可逆的非共价结合的基团可以在吸收过程中解离,恢复原始结构,从而不影响靶标结合亲和力。
2.2 黏液穿透系统或黏附系统
黏液溶解剂,也称为黏液穿透剂,能够增强药物通过黏液屏障的渗透能力,从而提高PP的口服生物利用度。最初,黏液溶解剂被用于破坏黏液屏障,通过断裂分泌性黏液中的二硫键交联,打破其分子间网络结构。这些黏液溶解剂通过去除覆盖在上皮层的黏液层,帮助药物颗粒附着到肠细胞上。然而,过度去除黏液屏障可能会使肠上皮暴露于蛋白酶和消化酸中,从而导致肠上皮损伤。
黏附系统能够延长颗粒在胃肠道中的保留时间,比如采用聚合纳米载体系统。聚合物的黏附特性主要由其疏水性、表面电荷和化学性质决定。带负电的黏液与带正电的颗粒之间的相互作用可以提供较强的黏附能力。通过与黏液糖蛋白形成二硫键,聚合物的巯基化是另一种增强黏附特性的策略。
2.3 吸收增强
前药
前药分子能够克服生理屏障,并在作用部位降解为活性形式。常见修饰方法包括酯化、生物可逆环化和脂肪化。酯化可以增强药物的脂溶性和肠道渗透性。肽主链的可逆环化能够加强分子内氢键作用,减少与水的相互作用,是一种有前景的肽类前药策略。脂肪化也是用于增强疏水性和肠道渗透性的途径之一。
不过,虽然前药策略在改善稳定性、溶解性和生物利用度方面具有显著优势,但目前应用仍然有限,主要因为多肽结构复杂,且在化学反应过程中容易发生构象不稳定。此外,具有高脂溶性的前药可能会与血浆蛋白结合,降低血液中游离药物的浓度,从而可能干扰药物与特定受体的结合。
吸收促进剂
吸收促进剂是一类多样的化学物质,能够通过增加药物通过肠道上皮的渗透性来改善药物吸收,特别是对于PP药物。它们通过多种机制增强药物的转运,包括改变上皮屏障的结构完整性,通过改变膜的流动性、降低黏液的黏度,帮助药物通过细胞内途径(由于膜通透性增加)或细胞旁路(通过暂时打开上皮细胞之间的紧密连接)穿过细胞。由于大多数方法依赖于打开这些紧密连接以促进细胞旁路或靶向细胞内转运,因此在这一过程中不可避免地会对这些连接造成一定程度的损伤。好在这些紧密连接在肠道内皮表面中所占比例相对较小。
许多吸收促进剂已被报道能够促进药物穿过肠道上皮细胞屏障,包括表面活性剂、脂肪酸、螯合剂、甘油酯、胆汁酸盐、水杨酸盐、芳香醇、离子液体、肠毒素肽衍生物、壳聚糖和细胞穿透肽(CPPs)。每种吸收促进剂都具有独特的性质、不同的作用机制、临床应用以及局限性。
表面活性剂常用于改善口服多肽类药物在胃肠道中的吸收。这些两性分子被分类为阴离子型、阳离子型、非离子型或两性离子型。特别是非离子型表面活性剂,由于其低毒性和相对惰性,通常被用作辅料。它们通过融入细胞膜、破坏脂质双层、增加膜流动性和细胞内转运来增强渗透性。此外,还可以防止蛋白聚集,同时抑制关键的肠道酶,如α-胰凝乳蛋白酶。常用的表面活性剂包括十二烷基硫酸钠、牛磺胆羟胆酸钠和聚山梨酯等。近年来,中链至长链脂肪酸表面活性剂,如癸酸和辛酸,已被用于多肽类药物的口服递送,通常以它们的钠盐形式存在:辛酸钠和癸酸钠。这些中链脂肪酸已与其他脂质辅料结合,以增强多肽类药物的吸收。例如,Merrion Pharmaceuticals 的胃肠渗透增强技术(GIPET)被 Novo Nordisk 引进,包含中链脂肪酸(癸酸和辛酸)及其衍生物,以及基于中链脂肪酸甘油酯的微乳系统。它以肠溶片或胶囊的形式提供,用于胰岛素、GLP-1 类似物和激素的口服给药。同样,Chiasma Pharmaceuticals 开发的瞬时渗透增强剂(TPE®)包含一种专有的辅料组合,包括辛酸钠,它在疏水介质中创造了亲水性颗粒的脂溶性悬浮液。这项技术已用于八肽类药物(MYCAPSSA™)的口服递送。最近,各种辛酸、丁酸和癸酸的苯甲酰和水杨酰衍生物,以及它们的盐类,如N-(8-[2-羟基苯甲酰]氨基)辛酸(也称为水杨酸钠,SNAC)、N-(5-氯水杨酰)-8-氨基辛酸(5-CNAC)、4-([4-氯-2-羟基苯甲酰]氨基)丁酸(4-CNAB)和N-(10-[2-羟基苯甲酰]氨基)癸酸(SNAD)被用作多肽类药物口服递送的吸收促进剂。它们与目标多肽类药物的非共价结合增强了疏水性,并在低pH下防止肽酶降解,在肠道(pH > 7)中解离,促进细胞内转运。2019年,Novo Nordisk 使用SNAC作为吸收促进剂,采用Emisphere开发的Eligen®技术,首次将口服GLP-1类药物——司美格鲁肽(Rybelsus®)制成片剂,用于治疗2型糖尿病。所使用的Eligen®技术为药物提供了对胃蛋白酶的保护,并提高了脂溶性,以促进其通过肠道上皮的被动渗透。
螯合剂,如乙二胺四乙酸(EDTA)、二乙基三胺五乙酸(DTPA)和乙二醇四乙酸(EGTA),通过结合钙离子来增强细胞旁路吸收,钙离子对紧密连接的完整性至关重要。由于EDTA被认为通过耗尽细胞外Ca2+来增加细胞旁路转运,因此它会导致上皮屏障功能的破坏和更高的通透性。与EDTA类似,DTPA也通过非特异性螯合二价金属离子(Ca2+、Mg2+、Zn2+)来抑制肠道蛋白酶和破坏紧密连接。
同样,两性离子化合物也被用于多肽类药物口服递送的多种应用中。例如,月桂酰肉碱和棕榈酰肉碱是Enteris BioPharma开发的Peptelligence®技术中使用的两种两性离子辅料。这些小分子通过促进细胞旁路转运穿过紧密连接,同时提高肽类药物的溶解度,从而发挥渗透增强剂的作用。另一种两性离子化合物,棕榈酰二甲基氨基丙烷硫酸盐(PPS,也称为3-[N,N-二甲基(3-棕榈酰氨基丙基)铵]丙烷硫酸盐),具有一个季铵基团和一个硫酸基团。这种分子已在体外显示出有效的细胞内递送效果,并在体内促进了如鲑鱼降钙素等蛋白质化合物的口服递送。
芳香醇类化合物(如丙基没食子酸酯、丁基化羟基甲苯、丁基化羟基茴香醚及其衍生物)是一类能够作为渗透促进剂和增溶剂的小分子,用于改善口服PP的细胞内转运。在临床前研究中,Axcess™递送技术(Diabetology Ltd.)已将芳香醇类整合到多种口服肽类药物中,包括用于1型糖尿病的Capsulin™ OAD(口服抗糖尿病药物,处于IIb期)、Capsulin™ IR(胰岛素替代品,处于II期)、Combulin(用于2型糖尿病)、口服GLP-1(用于2型糖尿病)以及GLP-1与胰岛素的联合用药。
胆汁酸盐也是一类能够通过增加药物吸收来改善生物屏障穿透性的渗透促进剂。例如,牛磺胆酸钠、胆酸钠、甘胆酸钠和牛磺二羟胆酸钠等胆汁酸盐已被用于改善药物的肠道渗透性。不过,由于其可能的细胞毒性(如不可逆的膜损伤、刺激和溶血),其临床应用受限。
离子液体也是一类用于口服多肽类药物递送的吸收促进剂,因其独特的溶解和渗透增强特性而受到关注。这些液体由松散配位的阴离子和阳离子组成,包括各种阳离子(如季铵、咪唑啉、吡咯烷、吡啶、胆碱和胍基)和阴离子(如羧酸盐、烷基硫酸盐、二氰胺和双三氟甲磺酰胺)。例如,胰岛素在胆碱和香叶酸(CAGE)离子液体中给药时,通过口服灌胃可显著降低血糖水平。这种离子液体具有降低黏液黏度,抑制胰蛋白酶等肠道酶,并直接增强药物通过上皮层的渗透性,且毒性较低。
细菌和多细胞生物产生的毒素已被用于开发渗透促进剂。例如,霍乱弧菌产生的肠毒素肽衍生物(如霍乱毒素)可以通过激活调节肌动蛋白聚合的细胞内信号通路,可逆地增加细胞旁路通透性。其他肠毒素肽及其衍生物(如产气荚膜梭菌肠毒素肽)也能促进蛋白质的细胞内转运。然而,这些肽及其衍生物需要额外的保护措施,以防止其被蛋白酶降解。
天然和合成的阳离子(带正电)聚合物(如壳聚糖、壳聚糖衍生物和细胞穿透肽)也被报道为口服多肽类药物的渗透促进剂。尽管这些吸收促进剂具有诸多优势,但它们也存在潜在的缺点,包括系统性毒性以及对肠道黏膜的损伤。长期或过量使用可能会破坏膜的完整性,导致有害物质被吸收。因此,需要进一步评估吸收促进剂的安全性,以降低其长期使用带来的风险。
位点特异性递送
胃肠道里面pH值和蛋白酶的分布,视不同部位会有明显差异。同样的,主动转运蛋白和外排转运蛋白在胃肠道中的分布也是不均匀的。鉴于此,许多研究探索了胃肠道中多肽类药物吸收的最佳部位。与胃和小肠相比,结肠的蛋白酶活性较低且pH值较高,因此被认为是多肽类药物吸收的理想场所。
为了确保口服多肽类药物完整地递送至结肠,可以采用多种策略。其中一种方法是设计多肽类前药,使其在胃肠道的其他部位保持稳定,但在结肠中被转化为活性形式。这种前药的转化可以通过结肠中的微生物群实现,它们产生的还原酶能够切断连接前药与活性肽的特定化学键(例如偶氮键)。利用结肠微生物群的酶活性来控制药物释放的机制被认为是一种更可靠的将多肽类药物递送至结肠的方法。这些微生物群酶可以激活各种聚合物载体系统,以保护并释放多肽类药物于最佳吸收部位。
主动靶向策略
主动靶向指的是通过靶向肠道上皮中的受体、转运体和特定细胞来增强多肽类药物的口服吸收。肠道细胞表达多种转运体和受体,这些受体能够与特定配体(如维生素和激素)相互作用。利用这些相互作用,表面功能化的纳米载体可以携带特定配体,靶向特定细胞群体,从而提高吸收效率。
常用的配体包括维生素(如叶酸、生物素和硫胺素),这些维生素能够模拟其在肠细胞中的天然吸收途径。例如,叶酸常用于靶向肠细胞,通过受体介导的内吞作用被肠细胞吸收。叶酸具有良好的生物相容性,并且对肠细胞上的叶酸受体具有很强的亲和力,使其成为口服纳米载体靶向的理想配体。
淋巴系统转运
胃肠道淋巴系统构成了一个复杂的引流网络,对多肽类药物的口服吸收具有显著影响。它通过将液体和蛋白质直接引流至系统循环,绕过肝脏首过代谢。肠道中的淋巴管专门用于吸收饮食中的脂肪,如长链脂肪酸、甘油三酯、胆固醇以及其他类似营养物质。乳糜微粒(密度最低的脂蛋白)主要由甘油三酯组成,是该转运系统中的载体。
经过肠道上皮后,小于10纳米的小型亲水性药物分子或小于16-20 kDa的蛋白质主要被运输至血液毛细血管。相比之下,高度脂溶性药物可以与脂蛋白结合,通过淋巴系统转运。然而,大于100纳米的颗粒在淋巴转运中会出现困难,因为它们在组织间隙中的扩散和对流能力有限。
此外,肠道淋巴流速比肠道毛细血管和门静脉的血流速度慢约500倍。这种较慢的流速导致系统吸收有限,降低了通过淋巴系统吸收的口服多肽类药物的整体生物利用度。
3. 口服PP药物的临床应用
由于PP药物口服给药面临巨大挑战,只有少数开发成功。部分产品罗列如下。

免疫抑制剂环孢素是一种亲脂性环状多肽,通过自乳化药物递送系统(SNEDDS)口服给药,用于预防器官移植排斥反应以及治疗银屑病和类风湿关节炎等自身免疫性疾病。其疏水性和独特的分子结构增强了肠道吸收,同时保护其免受酶降解。基于SNEDDS处理的多肽制剂可以增强肠道通透性,并抑制P-gp外排和CYP450代谢。
费林制药公司(Ferring Pharmaceuticals)于1995年推出了去氨加压素醋酸盐(DDVAP®)口服片剂,随后美国FDA批准了多个仿制药版本。尽管通过化学修饰(如第一个氨基酸的脱氨基和将第8位的L-精氨酸替换为D-精氨酸)提高了其稳定性,但由于缺乏渗透促进剂,其口服生物利用度仍然极低(约0.1%)。最近,诺和诺德公司开发了Rybelsus®(司美格鲁肽),一种GLP-1类似物,于2019年9月获得FDA批准,基于Eligen® SNAC技术制成口服片剂。该制剂加入了SNAC作为渗透促进剂,以提高吸收率。此外,MYCAPSSA®(奥曲肽)是一种合成生长抑素类似物,于2020年6月获得FDA批准,采用瞬时渗透增强剂(TPE®)技术。该制剂的肠溶包衣胶囊利用含有辛酸钠作为渗透促进剂的油性混悬液,暂时打开肠道上皮细胞紧密连接,从而通过细胞途径实现更高吸收。尽管其口服生物利用度较低(约0.7%),需要的剂量比皮下注射高200多倍,但临床试验显示了疗效,使得许多肢端肥大症患者更倾向于选择每日两次的口服方案,而不是每月一次的注射。
除了系统吸收外,一些商业化的多肽产品,如多粘菌素(Colomycin®)、利那洛肽(Linzess®)、万古霉素(Vancocin®)和酪氨酸(Tyrozets®),在胃肠道局部发挥作用,用于治疗不同疾病。如前文所述,多肽药物在胃肠道中面临极端条件,包括强酸性pH值、丰富的蛋白酶、黏液层和细胞屏障,这些因素共同导致系统吸收受限。为了克服这些屏障,人们提出了多种临床前策略,包括胃肠道渗透增强技术(GIPET®)、Peptelligence™、ThioMatrix™和PODTM技术。这些策略主要集中在功能性辅料上,包括肠道吸收增强剂、蛋白酶抑制剂、黏附聚合物和纳米载体。这些技术仍处于开发或早期临床试验阶段,但为多肽药物的临床应用提供了新的途径,如下表所示。


来源:药理毒理开发
关键词: 蛋白药